2- Ancel K, Keys M. How to Eat Well and Stay Well the Mediterranean Way. "Coronary Artery Disease in Seven Countries. Circulation. 1975;41(4 Suppl):11-211.
3 de junio de 2022
Dieta mediterránea para pacientes cardíacos
4 de abril de 2022
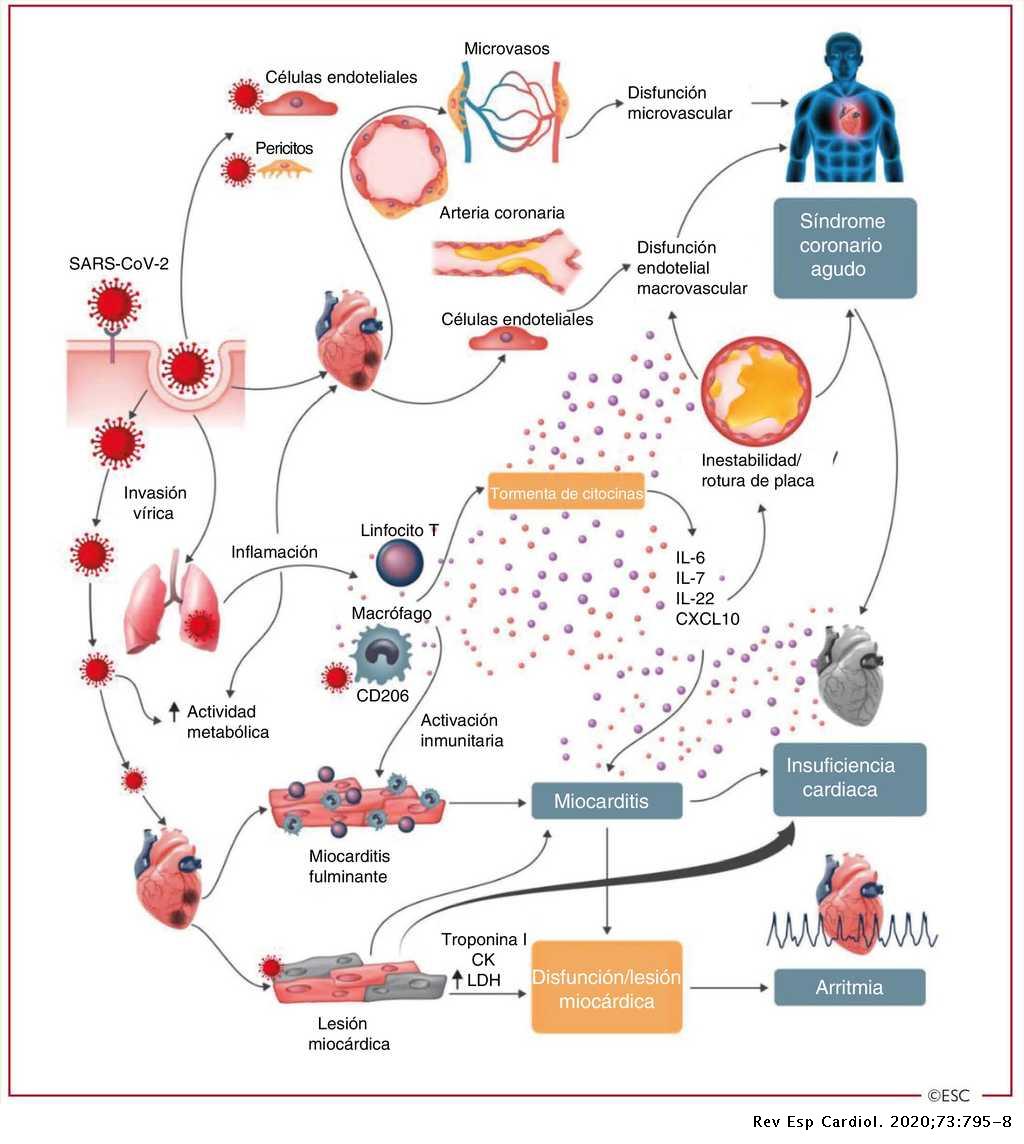
Complicaciones cardíacas del Covid
- Accidente Cerebro Vascular (1,52 veces más)
- Infarto de miocardio (1,9 veces más )
- Arritmias ventriculares (1.6 veces más)
- Insuficiencia cardiaca (2.3 veces más )
- Miocardiopatía /2.4 veces más)
- Fibrilación auricular y flutter auricular (2.4 veces más )
- Embolia pulmonar (2,6 veces más)
- Miocarditis (4.4 veces más )
- Mortalidad 1.6 veces más
Por lo tanto, haber tenido COVID-19 aumentó el riesgo de todas estas complicaciones entre un 50% y un 70%. Sin embargo, en el caso de embolia pulmonar y miocarditis, el riesgo se incrementó en un 290 % y un 530 %, respectivamente. Por lo tanto, hay consecuencias a largo plazo de haber tenido COVID-19.
Los pacientes más graves tuvieron más riesgos de padecer complicaciones cardíacas. El estudio enfocó particularmente a los pacientes con miocarditis, y encontró que la incidencia era mayor independientemente del estado vacunal de los mismos. La miocarditis también es una complicación por la infección de varios virus como el de la influenza, parvovirus, B19, virus de herpes humano, virus de Epstein-Barr, adenovirus, enterovirus, coxsackie, citomegalovirus, adenovirus y también el SARS-CoV-2.
Los pacientes que fueron internados tuvieron más riesgo de padecer complicaciones, excepto para miocarditis, donde el riesgo es por igual para internados y para pacientes ambulatorios. El estudio de Wang excluyó personas vacunadas, y tomó datos de 1.3 millones de Estadounidenses hasta marzo de 2022.
Referencias
1. Xie Y, Xu E, Bowe B, Al-Aly Z. Long-term cardiovascular outcomes of COVID-19. Nat Med. 2022 Mar;28(3):583-590. doi: 10.1038/s41591-022-01689-3. Epub 2022 Feb 7. PMID: 35132265.
2. Abbasi J. The COVID Heart—One Year After SARS-CoV-2 Infection, Patients Have an Array of Increased Cardiovascular Risks. JAMA. 2022;327(12):1113–1114. doi:10.1001/jama.2022.2411
3. Raman B, Bluemke DA, Lüscher TF, Neubauer S. Long COVID: post-acute sequelae of COVID-19 with a cardiovascular focus. Eur Heart J. 2022 Feb 18:ehac031. doi: 10.1093/eurheartj/ehac031. https://bit.ly/3v9KdVK
4. Block JP, Boehmer TK, Forrest CB, et al. Cardiac Complications After SARS-CoV-2 Infection and mRNA COVID-19 Vaccination — PCORnet, United States, January 2021–January 2022. MMWR Morb Mortal Wkly Rep. ePub: 1 April 2022. DOI: http://dx.doi.org/10.15585/mmwr.mm7114e1
5. En particular, los cocientes de tasas de incidencia para una primera embolia pulmonar fueron 36 durante la primera semana después de covid-19 y 46 durante la segunda semana. Los índices de incidencia durante los días 1 a 30 después de covid-19 fueron 6 para trombosis venosa profunda, 31para embolia pulmonar y 2,48 para hemorragia. De manera similar, los cocientes de riesgo durante los días 1 a 30 después de covid-19 fueron 4,98 (4,96 a 5,01) para trombosis venosa profunda, 33,05 (32,8 a 33,3) para embolia pulmonar y 1,88 (1,71 a 2,07) para sangrado, después de ajustar por el efecto de posibles factores de confusión. Las proporciones de tasas fueron más altas en pacientes con covid-19 crítico y más altas durante la primera ola pandémica en Suecia en comparación con la segunda y la tercera ola. En el mismo período, el riesgo absoluto entre los pacientes con covid-19 fue del 0,039 % (401 eventos) de trombosis venosa profunda, del 0,17 % (1761 eventos) de embolia pulmonar y del 0,101 % (1002 eventos) de hemorragia. Katsoularis I, Fonseca-RodrÃguez O, Farrington P, Jerndal H, Lundevaller E H, Sund M et al. Risks of deep vein thrombosis, pulmonary embolism, and bleeding after covid-19: nationwide self-controlled cases series and matched cohort study BMJ 2022; 377 :e069590 doi:10.1136/bmj-2021-069590
Artículos relacionados
30 de agosto de 2021
Hemos leido este Agosto
La Sociedad Europea de Cardiologia presentó este año dos nuevas guias clínicas, una sobre valvulopatias y la otra sobre falla cardiaca.
Un completo abordaje al Sindrome de Colon Irritable fue publicado en la revista Gastroenterology.
Para finalmente encontrar la confirmación de algo que parecia lógico como que las vacunas de Covid-19 y gripe podian ser administradas en forma simultánea, y asi lo asegura ahora el CDC.
2 de julio de 2007
Libros de cardiologia
ACLS Soporte Vital Avanzado. 2010
Bases de la electrocardiografia
Cardiologia. Eugenio Resga Zamora. 2da. Ed.
Cardiologia. Netter. y aqui
Cardiología Clínica. Autoevaluación.
Electrocardiografia clínica. Castellano.
Electrocardiografía práctica. Dubin. 3ra. Ed.
Electrocardiograma y arritmias.
Factores de riesgo cardiovascular. Angel Gonzalez.
8 libros de electrocardiografía en Drive.
Pautas de ECG. Velez, 2da. ed.
Cardiologia. Varios libros.
Otros libros médicos.