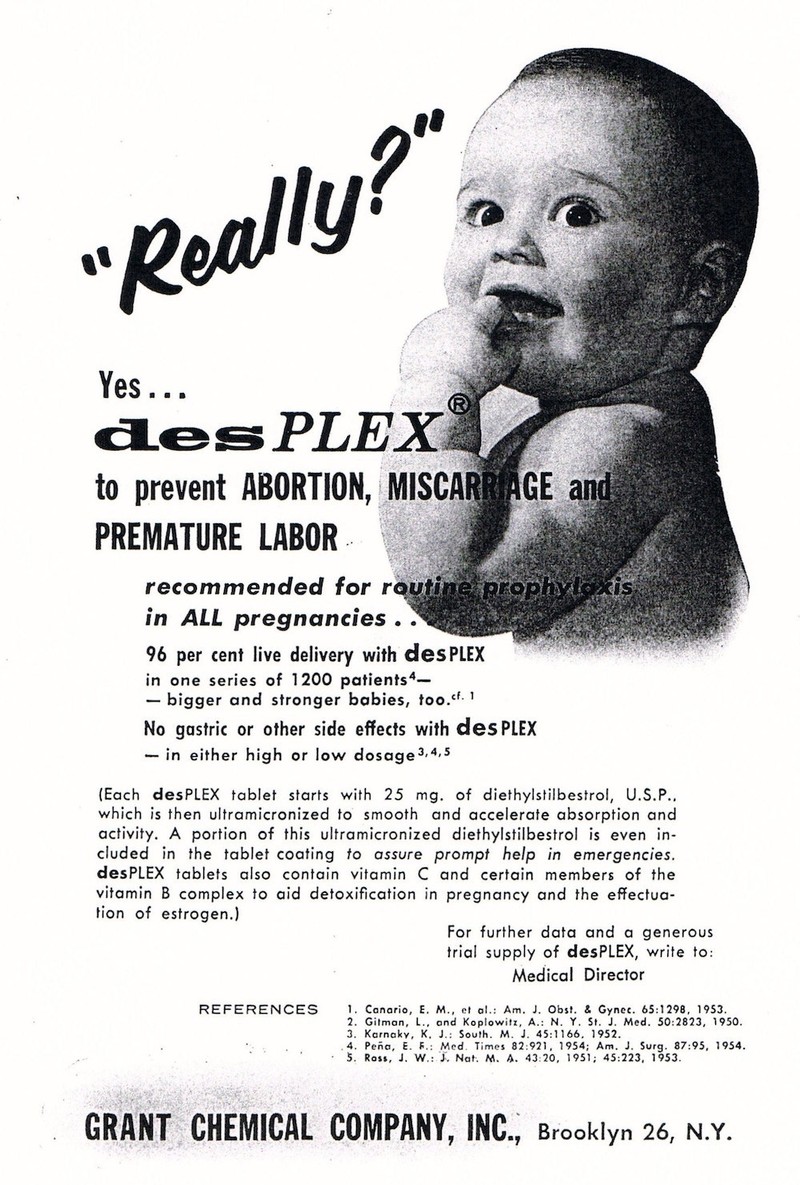
En 1971, los investigadores descubrieron, en un pequeño grupo de
mujeres, una relación entre la exposición prenatal (antes del
nacimiento) al DES y un tipo de cáncer muy poco frecuente de cuello uterino y vagina conocido como adenocarcinoma de células claras. Lo que, precisamente por esa rareza, llamó la atención de investigadores cuando su incidencia comenzó a aumentar sin razón aparente. De esta manera la FDA notificó que el medicamento no debia ser utilizado en embarazadas, aúnque en Europa se siguió utilizando hasta 1978.
Ahora se sabe que el DES es una produce trastornos endocrinos, y es una de varias sustancias que interfieren con el funcionamiento del sistema endócrino para causar cáncer,
defectos congénitos o de nacimiento y otras anomalías del desarrollo.
Los efectos de las sustancias químicas que producen trastornos
endocrinos son más graves cuando la exposición ocurre durante el
desarrollo fetal.
Las hijas de las mujeres que usaron de las mujeres expuestas al DES presentan un riesgo casi 40 veces mayor de padecer adenocarcinoma de células claras en cuello uterino y vagina, que las mujeres no expuestas. Sin embargo aún asi la incidencia de este cáncer es muy rara, alcanzando un 1 por mil en las hijas de mujeres que recibieron DES.
Las primeras hijas del DES que recibieron el diagnóstico de adenocarcinoma de células claras eran muy jóvenes. En investigaciones posteriores se ha demostrado que el riesgo de padecer esta enfermedad permanece elevado conforme la mujer pasa los 40 años de edad.
Las hijas del DES tienen más riesgo de presentar displasia, neoplasia intraepitelial cervical y lesión intraepitelial escamosa . Que son lesiones precancerosas. La probabilidad de ocurrencia en la hijas del DES era 2,2 veces mayor que en las no expuestas, de presentar estos cambios celulares anormales en el cuello uterino que las mujeres que no estuvieron expuestas. Aproximadamente 4 % de las hijas del DES presentaron estas afecciones debido a la exposición. Se ha recomendado que las hijas del DES se hagan un PAP y exámen pélvico una vez al año para comprobar si existen células anormales.
Las hijas del DES pueden también tener un riesgo ligeramente mayor de cáncer de mama después de los 40 años de edad. Los resultados de un estudio realizado en 2006 en Estados Unidos permiten suponer que, en general, el riesgo de cáncer de mama no es mayor en las hijas del DES, pero que después de los 40 años de edad, ellas tienen aproximadamente el doble de riesgo de padecer cáncer de seno que las mujeres de la misma edad que no estuvieron expuestas. No obstante, en un estudio de 2010 realizado en Europa no se hallaron diferencias en el riesgo de cáncer de mama entre las hijas del DES y las mujeres que no estuvieron expuestas, y tampoco se encontraron diferencias en el riesgo general de cáncer. Los resultados de un estudio de 2011 indican que cerca de 2 % de una cohorte grande de hijas del DES han padecido cáncer de mama debido a la exposición.
Varios estudios indican que existe un mayor riesgo de parto prematuro, aborto espontáneo y embarazo ectópico relacionado con la exposición al DES.
Algunos estudios sugieren que el riesgo mayor de infecundidad se debe principalmente a problemas uterinos o de las trompas de Falopio.
No se ha podido confirmar un aumento de las enfermedades autoinmunes y la evidencia sobre depresión aún aparece como contradictoria en las hijas de mujeres que lo han tomado. Si se ha encontrado un riesgo de más del doble de presentar menopausia prematura, y se estima que hasta un 3% de las mujeres que lo tomaron también la presentaron.
En varones:
Algunos estudios indican que los hombres cuyas madres usaron DES durante el embarazo tienen mayor riesgo de anomalías en los testiculos entre ellas criptorquidia y quistes en el epididmo. También existe cierta evidencia científica de mayores riesgos de infección de los testículos.
No está claro si los hijos expuestos al DES enfrentan mayores riesgos de cáncer de testiculo o de próstata; los estudios a la fecha han arrojado resultados contradictorios. A medida que se hagan mayores los hombres de esta cohorte, habrá más información disponible para ayudar a responder esta pregunta.
Las investigaciones han mostrado que los hombres que estuvieron
expuestos al DES por sus madres no presentan un riesgo mayor de
infecundidad, aun cuando tengan anomalías genitales.
Problemas en los nietos, o tercera generación:
Los investigadores estudian a estos grupos porque hay estudios científicos con animales que indican que el DES podría causar cambios en el ADN (es decir, alteración de los patrones de metilación) en ratones expuestos a la droga durante las etapas iniciales del desarrollo. Estos cambios pueden heredarse y tienen la posibilidad de afectar a las generaciones posteriores.
En una comparación de los resultados de los exámenes pélvicos de las nietas del DES con los primeros exámenes pélvicos de sus madres, no se halló ninguno de los cambios que se habían asociado con la exposición prenatal al DES en sus madres. Pero, en otro análisis, se encontró que las nietas del DES comenzaron sus períodos menstruales más tarde y tenían más probabilidad de presentar irregularidades menstruales que otras mujeres de la misma edad. Los datos también dan a entender que la infecundidad fue mayor en las nietas del DES, y que tendían a tener menos partos de recién nacidos vivos. No obstante, esta asociación se basó en un número pequeño de casos y no fue estadisticamente significativa. Los investigadores continuarán el seguimiento de estas mujeres para estudiar el riesgo de infecundidad.
Estudios recientes descubrieron que las nietas y los nietos del DES podrían presentar un riesgo ligeramente mayor de cáncer y defectos congénitos, entre ellos, las hipospadias en los nietos del DES. Pero como cada una de estas asociaciones se basa en un número pequeño de casos, los investigadores continuarán estudiando estos grupos para clarificar los resultados.
Se estima que de 5 a 10 millones de estadounidenses—mujeres embarazadas y sus bebés—estuvieron expuestos al DES en el período de 1940 a 1971. Entre 1940 y 1971 era muy común recetar DES a las mujeres embarazadas para prevenir complicaciones durante el embarazo. El DES se comercializaba bajo muchos nombres diferentes y también estaba disponible en varias presentaciones, como píldoras, cremas y ovulos vaginales.
Se recuerda que la contraindicacion del mismo es en el embarazo. Aunque el DES se considera un disruptor hormonal se sigue usando en Argentina como terapia oncológica de cáncer de mama y de próstata.
Instituto Nacional del Cáncer EEUU. Dietilestilbestrol y cáncer.
Artículos relacionados