La primer semana de enero de 2022 se aprobaron en Argentina 4 tests rápidos para ser vendidos en las farmacias en cuanto estén disponibles. Los tests son de los laboratorios Abbot, Roche, Vyam,
Hangzhou Immuno Biotech y Wiener lab.
Los testeos rápidos ya están siendo utilizados en varios países y las instrucciones son fáciles de seguir para cualquiera (un video muy corto en youtube aqui).
Los fabricantes se han encargado de producir un test que pueda ser realizados por los mismos pacientes, sin perder la capacidad diagnóstica. En las referencias les dejo 4 citas bibliográficas que demuestran que el rendimiento es el mismo lo haga usted o lo haga un profesional (referencias 1,2,3 y 4).
Una línea roja indicará que el test fue adecuadamente realizado, mientras que en caso de ser positiva se agregará una segunda línea. Si bien la lectura del test es fácil, muchas veces hay dudas cuando aparece una segunda linea pero tenue en el casete, que quienes pasan más horas interpretando resultados consideran como positiva.
Pero hasta aquí la parte simple, ya que lo que queremos saber es cuanto debemos confiar en estas pruebas en tiempos de alta circulación viral, como los que vivimos.
Para eso lo primero que hice fue indagar sobre la sensibilidad y especificidad de estas pruebas. Una revisión sistemática de Cochrane fue muy útil para valorar el rendimiento de estas pruebas, aunque también lo que los mismos fabricantes dicen en sus páginas web.
Para la OMS una prueba óptima es aquella que tiene al menos una sensibilidad del 80% y una especificidad del 98%. O sea que debe detectar al menos al 80% de las personas infectadas y descartar al 98% de las personas sanas. A mucha gente le importa lo que dice la OMS y por eso lo menciono. Por lo que se puede afirmar tranquilamente que estas pruebas están en el rango que la OMS acepta.
Con estos datos pensé en como pueden funcionar en tiempos de alta circulación viral, como los que tenemos ahora. Para ello debía elegir una prevalencia. Así que elegí un 20% , Si hubiera elegido 30 o 40% poco hubiera cambiado, porque para la sensibilidad y especificidad hallada el cambio se produce al atravesar el umbral del 15%.
Luego los puse en una calculadora que valora el rendimiento de métodos diagnósticos y voilá, la parte más dificil que es interpretarlo. (calculadora de métodos diagnósticos) En todo caso las diferencias no se darán no tanto en los números que encontré, sino en la interpretación de los mismos.
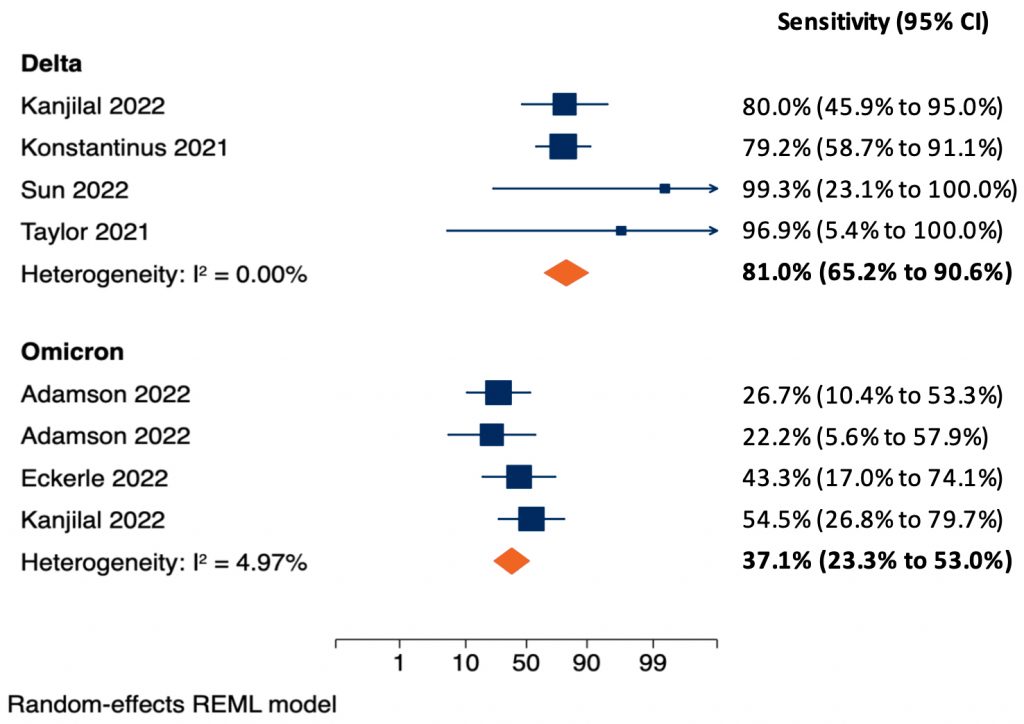
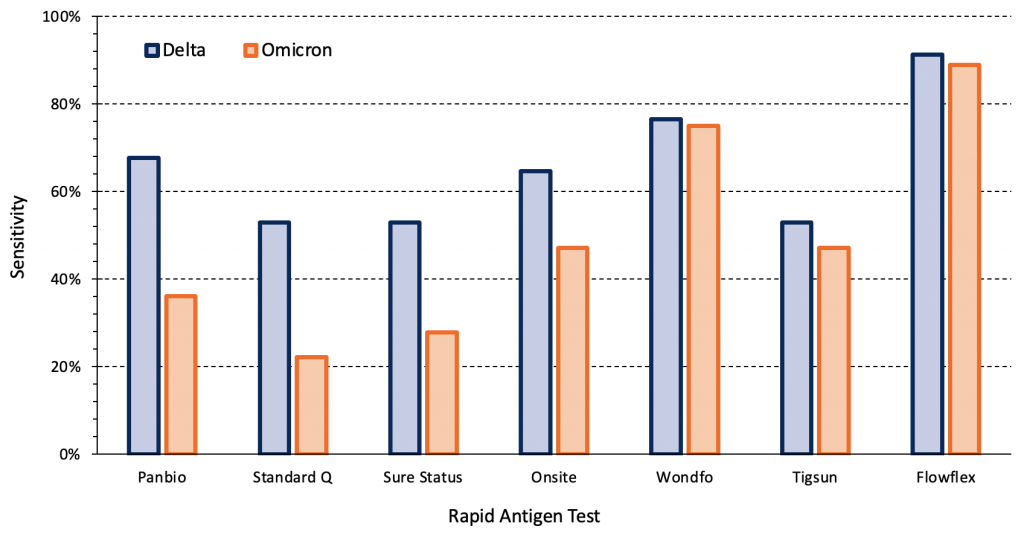
La sensibilidad y especificidad varían si se hace en sintomáticos o asintomáticos y por el día que se realiza la prueba, también varía por la marca, y se dice que también por la variante.
Veamos:
En sintomáticos si se realiza un test la primer semana el test tiene una sensibilidad del 78.3% y una especificidad del 99.6%. (no voy a repetir aquí las características de una prueba diagnóstica, pero si le interesa puede consultar aqui)
En asintomáticos durante la primer semana la sensibilidad cae a un 58% pero la especificidad es apenas un poco mayor, de 99.8%.
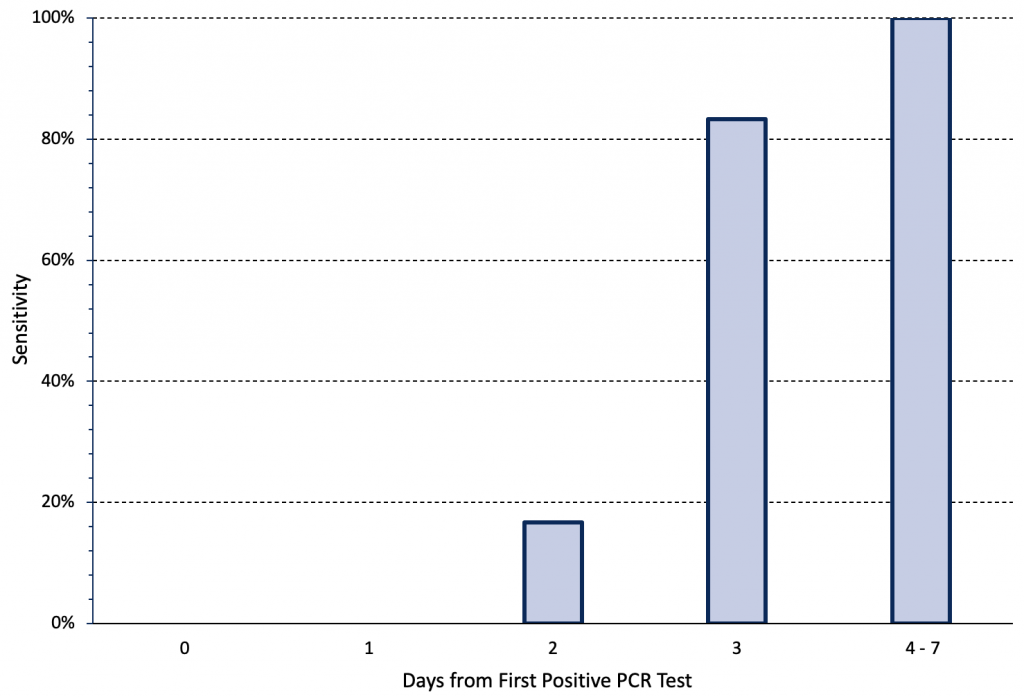
Estos tests dependen de la carga viral existente en el aparato respiratorio de cada enfermo. Habitualmente se decía que la mayor carga viral se obtenía a partir del 5to día de comenzado los síntomas o desde el contacto. Probablemente con la variante ómicron esto se haya reducido en al menos 24 a 48 horas, es decir desde 4to. dia (5).
En la práctica significa que si se lo hace antes de tiempo es probable que sea un falso negativo y no le servirá como diagnóstico.
Y así obtuve que cuando la persona tiene síntomas:
- Si un test dá positivo la probabilidad de estar enfermo es de un 98.1%. Y si el test es negativo la probabilidad baja al 5.1%
- Por cada 1.000 personas tres tendrán un falso positivo y 43 tendrán un falso negativo.
Y en asintomáticos:
- Si
el test dá positivo la probabilidad de estar enfermo es de un 98.3%. Y
si el test es negativo la probabilidad se reduce al 9.5%.
- Por cada 1.000 personas dos personas tendrán un falso positivo y 84 personas serán falsos negativos.
Por marca
Panbio COVID-19 Antigen Self-Test ® de Abbot tiene
una sensibilidad del 93.3% y una especificidad del 99.4% en expuestos al
virus o sintomáticos. El Valor Predictivo Positivo es del 97.4% y hasta
20 de cada 1000 pruebas darán un falso negativo.
El test de
Roche por su parte tiene una sensibilidad del 84.4% y una especificidad
del 99.6%. El valor predictivo positivo es del 98.3% y hasta 30 personas
de cada 1000 darán un falso negativo.
Hangzhou Immuno Biotech: Inmunobio tiene una sensibilidad del 96.8% y sin especificidad publicada.
No pude encontrar las características del test que los laboratorios Wiener Lab. o Vyam comercializarán.
En enero y febrero 2022, predominio de variante ómicron se encontró que: entre 5 y 9 días después del inicio de los síntomas o después del diagnóstico inicial de infección por SARS-CoV-2, el 54 % de las personas tuvieron resultados positivos en la prueba del antígeno del SARS-CoV-2. La proporción de resultados positivos disminuyó con el tiempo. Los resultados negativos de la prueba de antígenos de seguimiento se asociaron con una infección asintomática, una infección previa y la vacunación.
Conclusión
✔ Los tests rápidos sirven más en personas con síntomas que sin síntomas.
✔ No existe ningún test perfecto, ni en Covid-19 ni en la mayoría de las enfermedades. Pero estos tests son muy buenos ya que en personas con síntomas la probabilidad de que sea positivo en un paciente enfermo es de ~195 veces más.
✔ En
tiempos de alta circulación viral en pacientes que tienen síntomas una prueba de
antígenos positiva confirma la enfermedad y una negativa necesita una PCR para descartarla.
✔ No se encontró diferencia en el rendimiento de una prueba del lab. Abott y una del lab. Roche.
✔ En tiempos de baja circulación viral y con coberturas de más del 75% de la población
vacunada con al menos dos dosis, o más del 50% con tres dosis, deberá evaluarse la necesidad de pruebas
complementarias para privilegiar la evolución clínica como se hace con
otros virus respiratorios.
Los tests diagnósticos de
Covid-19 en este último caso pudieran seleccionarse a entornos
vulnerables (ej. residencias de mayores) o personas vulnerables (mayores
de 65 años o inmunodeprimidos) y personal de salud. Seguramente hace falta más consenso.
✔ Los tests rápidos no solucionan por sí solos la saturación de centros de atención primaria, y hasta pueden incrementar el problema si no se solucionan temas como las bajas y altas laborales.
Limitaciones:
1. Puede haber un error al asimilar alta circulación viral con un 20% de prevalencia.
2.
Las conclusiones están basadas en mis propios umbrales para aceptar o
no los resultados de una prueba, mientras que en la vida real debiera
llevarse adelante un "trade-off" entre distintos actores del sistema,
incluido pacientes.
3. Estoy asumiendo que la sensibilidad y
la especificidad para la que originalmente se midieron los tests es la
misma que para la variante delta o la variante ómicron. O que es igual
en vacunados y no vacunados. Al ser exámenes que dependen de la carga
viral es lógico pensar que puede haber diferencias si la depuración
nasal se comprueba que también es más rápida en infectados con la
variante ómicron y también en vacunados con al menos dos dosis. Una primera advertencia la hace la FDA que sugiere que
la sensibilidad puede encontrarse reducida para ómicron (aquí),
aunque hay evidencia indirecta, en animales, que el virus todavía puede
alojarse en la vía aérea superior antes que en la inferior (aquí).
Y como me suele suceder, cuando ya había terminado de hacer estos números encontré una explicación parecida pero desde Colaboración Cochrane
Habitualmente los médicos no pedimos estudios en otras enfermedades por virus respiratorios, y menos aun cuando la circulación viral es alta y estamos en verano. Este virus está demostrando otra vez que no es estacional. Habitualmente tampoco la gente consulta al médico por síntomas menores, y también normalmente lo que nuestros pacientes deben hacer, y los médicos debemos recomendar, es que no importa que virus, si tiene un cuadro de infección respiratoria superior, debe quedarse en su casa, y no ir a contagiar adonde sea. Seguramente se ha "naturalizado" que no sea así, pero así es como debiera ser.
Si hoy requerimos un diagnóstico es para monitorear la epidemia, y en otros países que atraviesan el invierno descartar que no sea por ejemplo influenza. Si usted se hace un test rápido de estos y le da positivo, entonces debe llamar al número que cada país o región le proporciona para informar, contactarse con su médico y quedarse en su casa por 7 días si está vacunado o por 10 días si no lo está. No es que haya mucha ciencia en los días de aislamiento, pero es lo que fijan los protocolos. Y en caso de que usted tenga síntomas y le de negativo entonces necesitará repetirlo o hacer directamente una prueba de PCR.
Cuando ya había publicado lo anterior en Argentina se decidió que no va a testear a contactos estrechos sin síntomas o personas con síntomas leves. Lo que resulta coherente.
Referencias
1. Kriegova, E., Fillerova, R., Raska, M. et al. Excellent option for mass testing during the SARS-CoV-2 pandemic: painless self-collection and direct RT-qPCR.
Virol J 18, 95 (2021). https://doi.org/10.1186/s12985-021-01567-3
Artículos relacionados
Características de los métodos diagnósticos, sensibilidad y especificidad, valores predictivos
Revisión Cochrane en: Tests rápidos para Covid-19