Los investigadores encontraron que la prevalencia del VPH-16/18 cervical disminuyó del 6 % en el grupo no vacunado al 3 % en el grupo posterior al debut y menos del 1 % en el grupo previo al debut entre las 4727 mujeres que alguna vez cumplieron los requisitos para la vacunación. La prevalencia del VPH-16/18 fue un 89 % menor en el grupo previo al debut, pero no fue significativamente menor (41 %) en el grupo posterior al debut en comparación con el grupo vacunado.
27 de octubre de 2022
Eficacia de la vacunación tardía contra el HPV
Los investigadores encontraron que la prevalencia del VPH-16/18 cervical disminuyó del 6 % en el grupo no vacunado al 3 % en el grupo posterior al debut y menos del 1 % en el grupo previo al debut entre las 4727 mujeres que alguna vez cumplieron los requisitos para la vacunación. La prevalencia del VPH-16/18 fue un 89 % menor en el grupo previo al debut, pero no fue significativamente menor (41 %) en el grupo posterior al debut en comparación con el grupo vacunado.
23 de mayo de 2022
Vacuna HPV en Estados Unidos
"Esto podría deberse en parte a que muchos participantes recibieron la vacuna a una edad mayor de lo recomendado, cuando ya pueden haber sido infectados por el HPV, previo al momento de la vacunación", dijo Rosenblum a Medscape. También señaló que debido a que los varones se incorporaron al programa de vacunación contra el HPV años después que las mujeres, probablemente también experimentaron fuertes efectos de rebaño a causa de la vacuna, lo que dificulta estimar la efectividad de la vacuna.
"Usar métodos basados en evidencia y redoblar nuestros esfuerzos para priorizar la vacunación contra el HPV será crucial para garantizar que no perdamos una generación por el cáncer prevenible asociado con el HPV", escriben Perkins y sus colegas.
26 de marzo de 2022
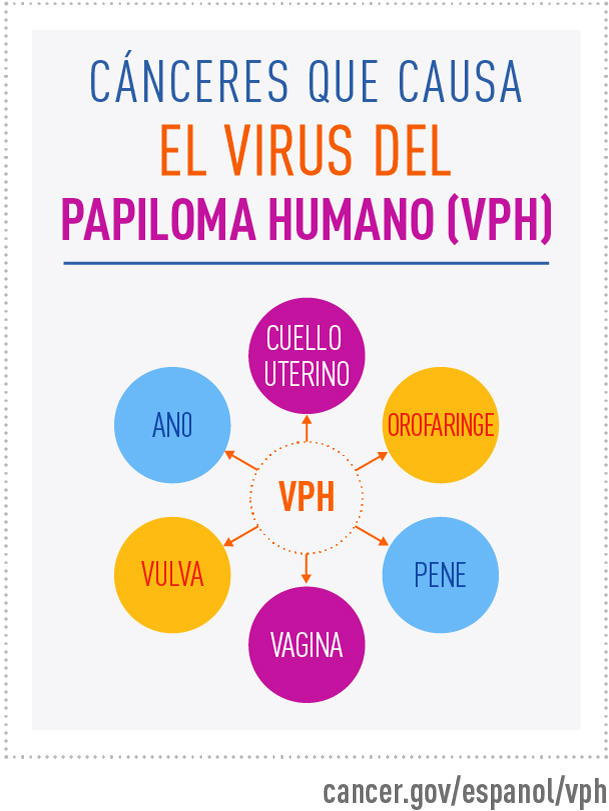
Tendencias en los cánceres asociados a HPV
La vacuna contra el HPV fue aprobada en 2006 en Estados Unidos para mujeres y en 2009 para hombres. La indicación inicial de prevención del cáncer cérvico uterino por HPV se amplió luego a la prevención de cánceres de ano, vulva y orofaríngeo en hombres y mujeres. Pero la información sobre la asociación entre la vacunación y la incidencia de cánceres atribuibles al HPV es poca. Para ello Liao et al, investigaron en bases de datos del CDC y registros del Instituto Nacional del Cáncer, sumado a una encuesta de cobertura de vacunación en adolescentes (TeenVax View).
El estudio es observacional y retrospectivo, con datos entre el 2001 y 2016. En el los autores se preguntaron si: ¿Las vacunas y los exámenes de detección del virus del papiloma humano están asociados con las tendencias de los cánceres asociados con el HPV en Estados Unidos?
Sobre 657,317 cánceres asociados al HPV se encontró que el 52% de los cánceres en mujeres eran del cuello uterino, mientras que el 80% de los cánceres en hombres eran orofaríngeos. En mujeres adolescentes la cobertura de vacunación creció del 37% al 70% (6.57% anual de incremento). Y al menos el 66% de los varones había recibido una dosis en 2016.
En mujeres
Ya antes de la aprobación de la vacunación las tasas de cáncer de cuello uterino en el grupo de edad de 20 a 24 años estaba disminuyendo a un 2.29% anual, y luego de la aprobación de la vacuna esta disminución se aceleró al 9.5% anual. El incremento fue estadísticamente significativo. La incidencia de carcinoma de cuello uterino fue estimada en 7.12 por 100,000 en 2017.
Durante los últimos 17 años del estudio se incrementó significativamente el cáncer ano-rectal (2.83%) y vulvar (1.19%), con un aumento de la incidencia, estadísticamente significativo, en las mujeres entre 60 y 64 años.
El cáncer de vulva está aumentando en todas las mujeres mayores de 45 años, con el mayor aumento en mujeres de 60 a 64 años (3%; P < 0,001). Las tasas de cáncer de orofaríngeo y vagina se mantienen estables.
En varones
En los varones, se observaron aumentos anuales en los cánceres orofaríngeos (2,7 %) y anales/rectales (1,8 %); en las mujeres, la incidencia de cáncer orofaríngeo se mantuvo estable pero el cáncer anal/rectal aumentó en un 2,8 % cada año. La incidencia de cáncer orofaríngeo, en 2017, se estimó en 8.8 por 100,000. En general entre los 60 y 64 años, donde la incidencia crece a 54 por 100,000. Las tasas de cáncer de pene se han mantenido estables.
Los autores sostienen que la disminución en la incidencia de cánceres de cuello uterino, particularmente en mujeres jóvenes, puede estar asociada con la aprobación de la vacunación contra el HPV; sin embargo, puede ser demasiado pronto para evaluar esta asociación en los cánceres orofaríngeos y anales, que ocurren más tarde en la vida.
En este estudio, encontramos diferencias en la incidencia y las tendencias de los cánceres asociados al HPV. En particular, las tasas de cáncer de cuello uterino han disminuido. También hay disparidades de sexo en los cánceres asociados con el VPH, con más del 80% de los hombres con cánceres asociados con el HPV diagnosticados con cáncer orofaríngeo, una incidencia casi 5 veces mayor en comparación con las mujeres. Además, la incidencia de cáncer anal/rectal está aumentando tanto en hombres como en mujeres. La FDA ha aprobado la vacuna contra el HPV debido a su eficacia en la prevención del cáncer de cuello uterino, orofaríngeo y anal/rectal. Aunque estudios previos han evaluado la incidencia de cánceres específicos asociados con el HPV, pocos estudios han examinado las tendencias de todos los cánceres asociados con el HPV en relación con las prácticas de detección y vacunación.
Se ha establecido bien que la vacuna contra el HPV reduce la incidencia de displasia cervical en base a ensayos clínicos prospectivos y aleatorizados. Este estudio encontró una disminución en las tasas de cáncer de cuello uterino invasivo a nivel poblacional en los Estados Unidos, particularmente en mujeres jóvenes que son elegibles para la vacunación. La asociación de la vacunación contra el HPV con la disminución de la incidencia de cáncer de cuello uterino, así como la importancia de la vacunación temprana, se ha informado en varios países, incluidos Suecia, Finlandia, Dinamarca e Inglaterra.
Múltiples estudios han informado un aumento en el cáncer orofaríngeo asociado con el HPV en varias partes del mundo. En Estados Unidos aumentó del 16 % en 1984 a más del 70 % en 2000. La vacuna contra el HPV amplió en 2020 su indicación para prevenir el cáncer de orofaringe. Debido a que los cánceres de orofaringe generalmente se presentan de 20 a 45 años después de la infección por HPV-16, con una mediana de edad de inicio de 63 años, puede ser demasiado pronto para esperar resultados de la vacuna.
Los estudios de modelado sobre el resultado a largo plazo asociado con la vacunación contra el HPV entre hombres en los Estados Unidos sugieren que, con la tasa actual de vacunación, la incidencia de cánceres orofaríngeos de tipo vacunal seguirá siendo alta hasta mediados de la década de 2030 y luego disminuirá y se estabilizará después de 2080. A diferencia del cáncer de cuello uterino, no existe una prueba de detección adecuada o rentable para el cáncer de orofaringe.
Los hombres tienen un riesgo 2 veces mayor de adquirir una infección oral por HPV oncogénico en comparación con las mujeres y tienen menos probabilidades de eliminar las infecciones orales por HPV. Este análisis sugiere la importancia de vacunar tanto a hombres como a mujeres contra el HPV, aunque se necesita investigación adicional para determinar la eficacia de la vacuna contra el HPV contra los cánceres de orofaringe.
El cáncer de células escamosas anal/rectal está asociado con prácticas sexuales, así como con la infección por HPV. Este cáncer tiene una mediana de edad de inicio de 62 años. En comparación con el cáncer de cuello uterino, con una mediana de edad de inicio de 49 años, esta distribución de mayor edad también puede explicar el aumento continuo de este cáncer y el hecho de que aún no se ve el beneficio potencial de la vacunación contra el HPV. Estos hallazgos sobre la creciente incidencia de cáncer anal/rectal resaltan la importancia de la vacunación, así como la necesidad de desarrollar estrategias de detección más eficaces para prevenir el cáncer anal/rectal, particularmente en poblaciones de alto riesgo.
Este estudio tiene limitaciones. Además del diseño retrospectivo del estudio, los resultados pueden confundirse por el sesgo de informe, la falta de datos y la falta de revisión de las características patológicas centrales. Este estudio es de naturaleza epidemiológica, proporcionando una muestra de gran tamaño para analizar los factores de riesgo modificables a nivel poblacional. Sin embargo, este análisis no proporcionaron información sobre posibles factores de confusión, como el consumo de tabaco y el comportamiento sexual, que pueden afectar los resultados. Además, debido a que no existe un registro nacional de detección y vacunación en los Estados Unidos., solo pudieron obtener información de encuestas nacionales para evaluar las tendencias de vacunación y detección del cáncer. Aun así, los autores creen que la incidencia de cáncer es confiable porque la base de datos utilizada representa el 99% de la población.
En general, la incidencia de cánceres asociados con el HPV está aumentando. Los resultados de este informe inicial sugieren que la vacunación puede estar asociada con una disminución del cáncer de cuello uterino invasivo a nivel de población. Nuestros datos también sugieren que las tasas de cáncer orofaríngeo asociado con el HPV pueden estar aumentando, particularmente entre los hombres. Este aumento, junto con el observado en el cáncer anal/rectal, se puede atribuir a que estos tipos de cánceres aparecen más tardíamente y en población mucho menos vacunada contra el HPV (mayor edad, menor cobertura en hombres). Aunque la vacuna contra el HPV ha sido aprobada por más de 15 años en mujeres, la aceptación ha sido más lenta que otras vacunas recomendadas. Los resultados destacan la importancia de la vacuna contra el HPV. Se necesitan esfuerzos continuos para aumentar las tasas de vacunación y eliminar las disparidades raciales y étnicas en las pruebas de detección del cáncer en los Estados Unidos.
Referencias
Liao C, Francoeur AA, Kapp DS, Caesar MAP, Huh WK, Chan JK. Trends in Human Papillomavirus–Associated Cancers, Demographic Characteristics, and Vaccinations in the US, 2001-2017. JAMA Netw Open. 2022;5(3):e222530. doi:10.1001/jamanetworkopen.2022.2530
Artículos relacionados
1 de marzo de 2022
Efectividad de la vacuna HPV en Finlandia
Los datos sobre la efectividad de la vacunación contra la infección por el virus del papiloma humano (HPV) son de importancia, tras varios años de tener resultados intermedios, y ya que es un factor de riesgo relevante para el cáncer de cuello uterino. Los informes sobre la efectividad de estas vacuna son pocos, ya que solo se conocían hasta ahora resultados sobre lesiones precancerosas, y recién en noviembre de 2021 se publicó un gran estudio sobre el impacto de la misma en Reino Unido.
Ahora informamos los resultados del seguimiento basados en tres cohortes en Finlandia sobre la protección específica del tipo de HPV contra el cáncer invasivo.
Se compararon cohortes de mujeres vacunadas y no vacunadas contra el HPV en el período de 2002-2005. La vacunación para HPV en Finlandia fue aprobada en 2006/2007. Los grupos de mujeres vacunadas provienen de dos ensayos clínicos de fase 3 con participación finlandesa en un 10 a un 25%, así que usaron los datos de estas pacientes, y además de pacientes de un ensayo clínico de fase 2 (HPV-012). Las mismas pertenecian a la cohorte del estudio PATRICIA (vacunados contra el HPV 16/18 de 16 a 17 años de edad) y participantes del estudio FUTURE II (vacunados contra el VPH 6/11/16/18) y HPV-012 . En total, 3341 mujeres vacunadas y 15,665 mujeres no vacunadas que sirvieron como control fueron seguidas. El seguimiento se realizó entre 2007-2009 y finalizó en 2019.
El seguimiento comenzó 6 meses después de que las mujeres fueran agregadas al estudio y a todas se les invitó a realizarse un cribado cervical a los 25, 30 o 35 años de edad.
Durante el seguimiento de hasta 11 años se identificaron 17 casos de cáncer positivos para HPV en el grupo de no vacunadas (14 cánceres de cuello uterino, 1 cáncer de vagina, 1 cáncer de vulva y 1 cáncer de lengua) y ningún caso en las cohortes vacunadas contra el HPV.
De los cuatro cánceres de cuello uterino 11 fueron carcinomas de céulas escamosas y el resto adenocarcinoma. Con una incidencia calculada en 8 por 100,000 mujeres/año. Los cánceres de otras localizaciones fueron todos escamosos con una incidencia de 9.8 por 100,000 mujeres/año.
La tipificación del HPV de las biopsias tumorales encontró HPV16 en nueve casos de cáncer de cuello uterino, HPV18, HPV33 y HPV52 cada uno en dos casos y HPV45 en un caso de cáncer de cuello uterino. Los casos de cáncer de vagina, vulva y lengua fueron, respectivamente, positivos para HPV16, HPV52/66 y HPV213.
La eficacia de la vacuna por intención de tratar contra todos los cánceres positivos para HPV fue del 100 % (IC del 95 %: 2 a 100, p<0,05).
La vacunación es eficaz contra el cáncer invasivo positivo para HPV.
Esta nueva evidencia se deriva de un ensayo aleatorizado, en el que se evalúa la efectividad de la vacunación en Finlandia. Y la pretensión de los autores es seguir en el tiempo a estas cohortes. Las vacunadas recibieron vacunas bivalentes como tetravalentes contra el HPV. Los mismos autores destacan que las estimaciones de efectividad fueron del 100% pero con intervalos de confianza muy amplios. .
Las mujeres vacunadas recibieron tres inyecciones. Un 26% recibió vacunas bivalentes y el 74% tetravalentes entre 2002 y 2004. Los autores señalan que la presencia de anticuerpos cruzados para los distintos tipos de HPV pudieran haber estado presentes, pero aun necesitan más pruebas.
La excelente efectividad de la vacuna contra los cánceres positivos para el HPV ahora documentada a partir de un entorno de estudio aleatorizado, es una evidencia importante del impacto a largo plazo de la vacunación contra el HPV. Indica que la prevención de una infección de transmisión sexual y el cáncer asociado mediante la vacunación profiláctica es factible y allana el camino para la iniciativa de la eliminación del cáncer de cuello uterino.
Al igual que en Inglaterra el grupo de mujeres es jóven, donde la incidencia de cáncer de por sí es bajo, por lo que es esperable que la magnitud del efecto sea más apreciable a medida que la cohorte envejece.
Referencias
Lehtinen M, Lagheden C, Luostarinen T, et al. Human papillomavirus vaccine efficacy against invasive, HPV-positive cancers: population-based follow-up of a cluster-randomised trial. BMJ Open 2021;11:e050669. doi: 10.1136/bmjopen-2021-050669
HPV en Estados Unidos: Liao C, Francoeur AA, Kapp DS, Caesar MAP, Huh WK, Chan JK. Trends in Human Papillomavirus–Associated Cancers, Demographic Characteristics, and Vaccinations in the US, 2001-2017. JAMA Netw Open. 2022;5(3):e222530. doi:10.1001/jamanetworkopen.2022.2530
Regresión intraepitelial de CIN 2
Imágenes Dan Cretu en Tumblr.
Artículos relacionados
24 de noviembre de 2021
Efectividad de la vacuna HPV
Esta es la primera evidencia directa del éxito de la vacunación en Gran Bretaña. Por lo que la noticia ha despertado gran entusiasmo en muchos. Y es una excelente noticia. Quizás usted se haya acostumbrado estos meses a noticias de efectividad de otras vacunas, no se entusiasme, no es lo que suele suceder habitualmente. Y aunque en Reino Unido han sido optimistas, se ha señalado que las tasas de vacunación en ese país no superan el 90% de quienes serían elegibles.
El cáncer de cuello uterino sigue siendo un motivo de muerte evitable, pero es todavia frecuente en el mundo. Alrededor de 4 mil mujeres son diagnosticadas cada año con esta enfermedad, y mueren alrededor de 1800, en general mayores de 40 años, solo en Argentina. Las vacunas que existen en el mundo son dos, una bivalente (Cervarix ®) y otra tetravalente (Gardasil ®), conteniendo los tipos de este virus que tienen mayor potencial de generar cáncer. Ambas vacunas están aprobadas para su aplicación en hombres y mujeres.
Este año se publicaron importantes estudios para cada una de las vacunas que existen, lo que ha generado gran optimismo en relación a los años porvenir. Aunque el estar vacunado no implica abandonar las medidas de detección oportuna como lo es el papanicolau cada 2-3 años.
Los datos:
La revista Lancet publicó a principios de Noviembre los resultados de una larga cohorte de Inglaterra de niñas que por 2008 tenían entre 12 y 13 años, y mujeres que alcanzaban entre los 14 y 18 años durante el período 2008-10. Se midió la efectividad de la vacuna bivalente para HPV basándose en los registros de un programa de cáncer cervical y carcinoma in situ, CIN 3 (neoplasia intracervical o carcinoma in situ). El estudio fue observacional y se utilizaron datos de 13,7 millones-años-de seguimiento de mujeres de 20 años hasta menores de 30.
Cuanto más jóven se ofreció la vacuna mayor fue la efectividad en relación al grupo no vacunado. Asi se encontró una disminución del cáncer cervical de un 87% cuando la vacuna fue ofrecida a los 12-13 años, y de un 97% para CIN 3, en ese mismo grupo. en comparación con el grupo control. Cuando fue ofrecida entre los 16-18 años fue de un 34% y de un 39% respectivamente. En términos absolutos se estimó que en el período estudiado, en esta población se pudo prevenir 448 lesiones cancerosas y más de 17 mil CIN 3.
Por esto los investigadores concluyen que practicamente ha eliminado la incidencia de este tipo de cáncer en personas nacidas luego de 1995.
Tres meses antes, y en JAMA se había publicado otro estudio sobre una cohorte de Nueva York que habia sido seguida durante un período de 12 años. En este caso se trataba de la vacuna cuadrivalente. En el se observó que el número de infecciones disminuía año tras año, pero se observó un aumento de la incidencia de otros tipos de tipos de HPV para los que la vacuna no protege. En especial de los tipos HPV-56 y HPV-68.
Ya existia una revisión sistemática de Cochrane (2), actualizada hace 3 años que reunia información de al menos 26 estudios clínicos provenientes de ensayos clínicos controlados que mostraban la eficacia y seguridad de vacunar entre los 15 y 26 años. Y ya se habia observado una disminución significativa de lesiones precancerosas. Y también se sabe que reduce la incidencia de verrugas genitales y de cáncer anal en hombres heterosexuales y hombres que practican sexo con hombres.
Todos estos datos, sobre todo los de efectividad resultan una excelente noticia, ya que confirman que la vacunación antes del inicio de la vida sexual en mujeres previene el cáncer de cuello de útero y de la aparicion de lesiones precancerosas. El nuevo estudio aporta finalmente, y después de 13 años, evidencia que estas vacunas no solo disminuyen la infección por VPH, sino también su complicación más grave que es el cáncer. Es cierto que no todas las mujeres con lesiones precancerosas evolucionarán a un cáncer, y también es cierto que los médicos no sabemos predecir cuales lo harán, por lo que disminuir las lesiones precancerosas también es un buen anuncio.
Estos estudios fueron realizados sobre población muy joven, donde todavia el cáncer de cuello es de rara aparición, por lo que es de preveer que el efecto observado será aun mayor a medida que esta cohorte vaya sumando años tras haber sido vacunadas. En otras palabras, lo más probable es que los resultados puedan ser aun mejores que los reportados hasta ahora.
 Sin embargo, y sobre todo luego de leer las reacciones de algunos "expertos", vuelven a aparecer algunas expresiones que ya seguran que esto podria dar lugar a una disminución de la frecuencia del papanicolau. Preveer controles periódicos solo dos o tres veces en la vida puede ser optimista pero también prematuro y peligroso ya que la cobertura deseada del papanicolau está por debajo del 20% para algunos paises. El HPV sigue siendo causa necesaria, pero no suficiente para el desarrollo de cáncer de cuello uterino.
Sin embargo, y sobre todo luego de leer las reacciones de algunos "expertos", vuelven a aparecer algunas expresiones que ya seguran que esto podria dar lugar a una disminución de la frecuencia del papanicolau. Preveer controles periódicos solo dos o tres veces en la vida puede ser optimista pero también prematuro y peligroso ya que la cobertura deseada del papanicolau está por debajo del 20% para algunos paises. El HPV sigue siendo causa necesaria, pero no suficiente para el desarrollo de cáncer de cuello uterino.Por ahora persisten algunas dudas, tales como ¿cual es la relevancia que tendran los nuevos tipos de HPV que están apareciendo en vacunadas? y que las vacunas actuales no preveen, ¿hasta cuando se extiende la inmunidad de estas vacunas o se necesitará un refuerzo?, y si el efecto contra el cáncer se mantiene en el tiempo.
En Argentina la vacuna cuadrivalente forma parte de los esquemas de vacunación públicos, por lo que la misma es gratuita, recomendándose desde los 11 años, en niños y niñas, dos dosis con diferencia de 6 meses y una dosis adicional en personas con VIH o trasplantados.
Vacunar a estos niños, y luego realizar test para HPV además del examen periódico con Papanicolau son tres estrategias, que combinadas, seguirán disminuyendo la alta prevalencia de cáncer de cuello uterino que todavía se sigue observando.
1. Estudio con Gardasil en New York: Schlecht NF, Diaz A, Nucci-Sack A, et al. Incidence and Types of Human Papillomavirus Infections in Adolescent Girls and Young Women Immunized With the Human Papillomavirus Vaccine. JAMA Netw Open. 2021;4(8):e2121893. doi:10.1001/jamanetworkopen.





