Disminuir la diseminación del SARS-CoV-2 entre personas no vacunadas es uno de los efectos más deseados de las nuevas vacunas. La idea de alcanzar una inmunidad de grupo o rebaño, llegó temprano al pensamiento de médicos, gobiernos y personas en general, seguramente impulsado al principio por las propias estrategias de vacunación de los gobiernos, en particular el británico quien difundió la idea ampliamente.La inmunidad de grupo se refiere a la disminución de la incidencia de casos de una enfermedad en las personas no vacunadas, como consecuencia de haberse desarrollado inmunidad natural o artificial en un grupo relevante de la población. Esta es entonces un término estadístico, que no necesariamente debe alcanzar un umbral para dispararse, ya que el mismo podría darse también en forma gradual.
Más allá de ser una idea atractiva, también es necesaria para aquellos que aún no tienen vacunas, como los menores de tres años, o en aquellos que no logran una inmunidad adecuada como los inmunodeprimidos. Se debe insistir en que el término es un fenómeno bioestadistico y no biológico como algunos pudieran pensar.
En algunas vacunas no se ha alcanzado, pero tenemos ya experiencia en el sarampión, la viruela y la poliomielitis en que la inmunidad de grupo ha funcionado y más aún, en el caso de la vacunación oral, con virus atenuados, para la polio (vacuna Sabin) queda muy claro que su administración elimina el estado de portador (genera Inmunoglobulina A en la mucosa intestinal del receptor tras ser administrada), por lo que todavia es utilizada en muchos paises.
La mayoria de las vacunas para niños generan en cierto modo una protección para adultos mayores que no tuvieran inmunidad natural, o bien que perdieron su inmunidad por vacunas por el tiempo transcurrido. En algunos casos, como en la vacuna para el neumococo, se ha visto un incremento de otros serotipos más resistentes, que si bien no afectan a los niños podrian si afectar a ancianos. A esto se lo denomina "presión evolutiva", a lo cual debemos estar siempre atentos, ya que nuevos casos podrían aparecer en otros subgrupos poblacionales, asi como en inmunosuprimidos.


En el caso de la epidemia por SARS-CoV-2 las vacunas podrian reducir la transmisión hasta en un 30%, en un estudio realizado británico realizado entre Diciembre 2020 y Marzo 2021 entre convivientes de trabajadores de la salud y hecha a conocer por una carta al editor en el NEJM el 8 de Septiembre de 2021. Ya otros estudios (3, 4, 5, 6, 7, 8) en todo el mundo, habian mostrado también una disminución de los contagios en un amplio rango entre 10% y un 90%, pero en todos los casos, al igual que en los de esta carta fueron realizados cuando la variante delta no era la dominante. Sabemos que la carga viral con esta variante es igual en vacunados que en no vacunados (1), y ahora se ha confirmado que las vacunas no disminuyen la transmisibilidad en esta variante.[Lancet] , lo que explica que el número de casos pueda aumentar, sin necesariamente aumentar los casos graves o la mortalidad. La relevancia en la práctica es que esto refuerza el hecho de que estar vacunado reduce pero no evita el riesgo de contagiar, lo que puede ser relevante, en momentos de gran circulación comunitaria por lo que pudiera seguir siendo necesario instaurar periodicamente medidas no farmacológicas. No sabemos aún cual será el desenlace, pero en principio esto debiera alertar para no dar una falsa sensación de seguridad a los vacunados y abandonar totalmente las medidas no farmacológicas que aún mantienen gran efectividad en términos de disminuir la morbimortalidad.
En definitiva, con una variante que suele llegar a los paises con una alta contagiosidad, mala memoria inmunitaria para las infecciones y vacunas que no está demostrado que disminuyan la transmisibilidad en forma significativa, será muy dificil alcanzar esta inmunidad de rebaño, para algunos efectos, cualquiera sea el grado de cobertura vacunal.
Se ha publicado que el porcentaje de personas con dudas para vacunarse en Estados Unidos cayó de un 24% en Julio al 14% en Septiembre, pero el porcentaje de vacunados no parece modificarse significativamente de un mes a otro. Este país ha comenzado a aplicar su dosis adicional, aunque claramente primero debiera reforzar sus estrategias para aumentar la cobertura en el tercio de su población que ni siquiera tienen una dosis, a la vez que mantiene una de las tasas de casos y muertes por millón de habitantes más altos de la región; y en términos absolutos la cantidad de muertos ha superado ya a la cantidad de muertos por la gripe española en 1918.
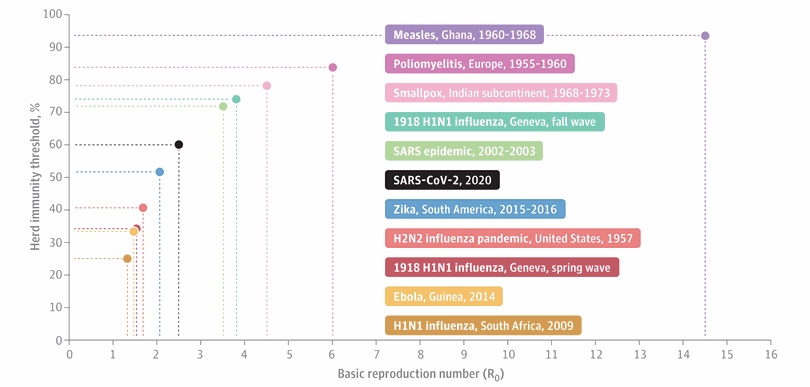
Como aumentar esta cobertura vacunal merece un abordaje más profundo. Pero no podemos esperar a que la inmunidad de rebaño aparezca, y tanto gobiernos, como la sociedad entera, debieran redoblar sus esfuerzos para disminuir el número de indecisos. Asi como los organismos internacionales trabajar seriamente para disminuir la inequidad entre los paises, en estos y otros tantos recursos sanitarios. No se puede convocar en base a una supuesta solidaridad colectiva a futuro. Y si claramente enfatizar que los vacunados están utilizando mucho menos los servicios de emergencia, pero aún es posible saturar los servicios de salud, en cualquier lugar del mundo, con los no vacunados.
Algunos académicos se han preguntado también cual es el rol de los inmunizados naturalmente, sólo en Argentina eso representa, para fines de Octubre, cerca de un 12% de la población, tomando las cifras oficiales. Y en Estados Unidos cerca de 46 millones de personas. La respuesta empírica, es que la mayoría de quienes padecieron la enfermedad se han vacunado. Mientras se sigue discutiendo cual es el verdadero lugar de la inmunidad natural y la inmunidad híbrida (post-infección más vacuna). Pero aún aunque hubiera una mínima fracción de ellos no vacunados debieran contribuir al porcentaje de inmunizados. Teniendo en cuenta que la inmunidad natural claramente reduce la posibilidad de reinfección (10). El único informe sobre esto lo comunicó la ciudad de Buenos Aires, donde el ministro Fernán Quirós aseguró tener un 89% de la población mayor de 18 años con anticuerpos protectores a fines de Octubre de 2021 (el 10% de los que viven en la ciudad son menores de 18 años) y en Reino Unido se detecta hasta un 94% en adultos. Las políticas globales de vacunación, a excepción de Francia, donde los que padecieron la enfermedad recibieron inicialmente una dosis, parecen haber ido en otra dirección.
Esperemos alcanzar esta inmunidad de grupo con estas vacunas, aunque difícilmente se logrará si las vacunas no ofrecen un mayor grado de protección contra la infección.
Comentarios en Twitter
Referencias
1. Griffin S.
Covid-19: Fully vaccinated people can carry as much delta virus as unvaccinated people, data indicate
BMJ 2021; 374 :n2074
doi:10.1136/bmj.n2074
2. Impact of BNT162b2 vaccination and isolation on SARS-CoV-2 transmission in Israeli households: an observational study. Maylis Layan, Mayan Gilboa, Tal Gonen, Miki Goldenfeld, Lilac Meltzer, Alessio Andronico, Nathanaël Hozé, Simon Cauchemez, Gili Regev-Yochay.medRxiv 2021.07.12.21260377; doi: https://doi.org/10.1101/2021.07.12.21260377
5. Harris RJ, Hall JA, Zaidi A, Andrews NJ,
Dunbar JK, Dabrera G. Effect of Vaccination on Household Transmission of
SARS-CoV-2 in England. N Engl J Med. 2021 Aug 19;385(8):759-760. doi:
10.1056/NEJMc2107717. Epub 2021 Jun 23. PMID: 34161702; PMCID:
PMC8262621. https://doi.org/10.1056/NEJMc2107717
6. The indirect effect of mRNA-based Covid-19 vaccination on unvaccinated household members. Jussipekka Salo, Milla Hägg, Mika Kortelainen, Tuija Leino, Tanja Saxell, Markku Siikanen, Lauri Sääksvuori. medRxiv 2021.05.27.21257896; doi: https://doi.org/10.1101/2021.05.27.21257896
7. Lopez Bernal J, Andrews N, Gower C, Gallagher
E, Simmons R, Thelwall S, Stowe J, Tessier E, Groves N, Dabrera G,
Myers R, Campbell CNJ, Amirthalingam G, Edmunds M, Zambon M, Brown KE,
Hopkins S, Chand M, Ramsay M. Effectiveness of Covid-19 Vaccines against
the B.1.617.2 (Delta) Variant. N Engl J Med. 2021 Aug
12;385(7):585-594. doi: 10.1056/NEJMoa2108891. Epub 2021 Jul 21. PMID:
34289274; PMCID: PMC8314739. [Pubmed][Texto completo]
8. Viral infection and transmission in a large, well-traced outbreak caused by the SARS-CoV-2 Delta variant. Baisheng Li et al. medRxiv 2021.07.07.21260122; doi: https://doi.org/10.1101/2021.07.07.21260122
9. What pushed Israel out of herd immunity? Modeling COVID-19 spread of Delta and Waning immunity. Hilla De-Leon, Dvir Aran. medRxiv 2021.09.12.21263451; doi: https://doi.org/10.1101/2021.09.12.21263451
10. Katz MH. Protection Because of Prior SARS-CoV-2 Infection. JAMA Intern Med. 2021;181(10):1409. doi:10.1001/jamainternmed.2021.2966
11. Torjesen I. Covid-19: One in four vaccinated people living in
households with a covid-19 case become infected, study finds BMJ 2021;
375 :n2638 doi:10.1136/bmj.n2638 [Traducción]
12. Nordström P, Ballin M, Nordström A.
Association Between Risk of COVID-19 Infection in Nonimmune Individuals
and COVID-19 Immunity in Their Family Members. JAMA Intern Med. 2021 Oct
11:e215814. doi: 10.1001/jamainternmed.2021.5814. Epub ahead of print.
PMID: 34633407; PMCID: PMC8506298. [Pubmed]
13. Nuevo mecanismo de transmisión de anticuerpos por aerosoles. Evidence for Aerosol Transfer of SARS-CoV2-specific Humoral Immunity. Ross Kedl, Elena Hsieh, Thomas E Morrison, Gabriela Samayoa-Reyes, Siobhan Flaherty, Conner Jackson, Rosemary Rochford. medRxiv 2022.04.28.22274443; doi: https://doi.org/10.1101/2022.04.28.22274443
14. David M Morens, Gregory K Folkers, Anthony S Fauci, The Concept of Classical Herd Immunity May Not Apply to COVID-19, The Journal of Infectious Diseases, 2022;, jiac109, https://doi.org/10.1093/infdis/jiac109
Entradas relacionadas




